Mikrobiální obrazy poševní – diagnostika, interpretace a trochu historie
Vladislav Holec, 1999
Stanovení mikrobiálního obrazu poševního představuje završení klasického bakteriologicko-mykologicko-parazitologického vyšetření výtěru z pochvy, jehož úkolem je podílet se na určení příčiny symptomu poševního výtoku (fluoru vaginalis). Tento symptom je nejčastěji projevem zánětu poševní sliznice (kolpitis, vaginitis), který narušuje její fyziologickou resorpční funkci. Může být provázen zánětem děložního hrdla (endocervicitis), případně i zánětem zevních rodidel (vulvovaginitis). Příčinou zánětlivého vaginálního fluoru je infekce mikroorganismů, kolpitidy takto způsobené rozdělujeme dle dnes již ne zcela vyhovujícího zvyku (nerozlišuje mezi sexuálně přenosnou infekcí, infekcí endo- a exogenní apod.) na tzv. specifické kolpitidy (infekce bakterií Neisseria gonorrhoeae, prvokem Trichomonas vaginalis a kvasinkovitými mikroorganismy) a nespecifické kolpitidy, kde se účastní ekosystémy mikroflóry bakteriální vaginózy BV (gardnerely, řada anaerobních koků a tyček včetně mobilunků, mikroaerofilní streptokoky, stafylokoky a korynebaktéria, urogenitální mykoplasmata aj.) a bakteriální vaginitidy různého původu (nejčastěji ß-hemolytické streptokoky, hemofily, různé gramnegativní tyčky spolu s enterokoky, anaerobní koky a řada druhů anaerobních gramnegativních tyček, snad i stafylokoky). Dosavadní zjednodušující představu o infekci však komplikují studie, které nalézají většinu výše uvedených mikroorganismů (včetně neuvedených chlamýdií a řady virů) též u asymptomatických žen, pouze s menší incidencí a v menším množství. Zánětlivá reakce provázená vaginálním fluorem může být též způsobena alergií na dezodorancia, přísady do koupele, dezinficiencia kondomu nebo na umělou hmotu tkaniny spodního prádla. Nedostatečná hygiena je jen zřídka příčinou poševního výtoku na rozdíl od hygieny přehnané, která narušuje rovnováhu poševní biocenózy nebo dokonce vyvolává kolpitidu nebo chemickou vulvovaginitidu.
Předpokladem účelné léčby vaginálního fluoru je potvrzení etiologie zánětlivé reakce a její klasifikace nebo naopak bezpečné vyloučení této příčiny. Vedle nezbytného celkového vyšetření gynekologického je – vzdor všem výhradám – prozatím nepostradatelná mikroskopicko-kultivační charakteristika vaginální mikroflóry pomocí šesti mikrobních obrazů poševních, opírajících se o základní schéma Jírovce, Petera a Málka z roku 1947 (1), modifikované hl. novými poznatky o bakteriální vaginóze z poloviny 80.let (2,3,4). Toto schéma je komplexnější, lépe koreluje s klinickým nálezem a lépe přijímá nové poznatky než klasické Doderleinovo rozdělení do 3 stupňů vaginální čistoty.
Podle našeho názoru je i komplexnější v diagnostice fluorů než běžně používaný tzv. scoring systém pro dle Grama obarvené poševní sekrety (5), jenž sčítá 0 – 4+ křížkované morfotypy laktobacila, gardnerel a bakteroidů, zakřivených gramlabilních tyček s interpretací normální, přechodný a bakteriální vaginóza (BV), neboť nezahrnuje ostatní mikrobiální obrazy a je používán pouze k miroskopickému průkazu BV.
| Morfotyp Lactobacillus |
Morfotypy Gardnerella a Bacteroides |
Zakřivené gramvariabilní tyčky |
Skóre |
|---|---|---|---|
| 4+ | 0 | 0 | 0 |
| 3+ | 1+ | 1+ nebo 2+ | 1 |
| 2+ | 2+ | 3+ nebo 4+ | 2 |
| 1+ | 3+ | 3 | |
| 0 | 4+ | 4 |
Průměrný počet buněk morfotypu na imersní pole:
0 = nepřítomen,
1+ = < 1 přítomen,
2+ = 1 až 4 přítomny,
3+ = 5 až 30 přítomno,
4+ = > 30 přítomno.
Nutno určit skóre pro každý morfotyp a pak sečíst. Celkové skóre se interpretuje:
0 – 3 = normální,
4 – 6 = přechodné,
> 6 = bakteriální vaginóza (5).
Je však nutno zdůraznit, že stanovení MOP je vyšetření komplexní, skládající se z nátěru poševního sekretu na mikroskopické vyšetření a kultivačního vyšetření, jež zahrnuje kultivaci aerobních a anaerobních bakterií včetně N.gonorrhoeae, kvasinkovitých mikroorganismů a Trichomonas vaginalis. V rámci úplnosti (i když to nespadá pod mikrobiální obraz poševní) nutno odebrat cervix na kultivaci gonokoků, průkaz urogenitálních mykoplasmat a genové sondy na gonokoky a chlamýdie. Teprve tento komplexní negativní výsledek opravňuje pátrat po dalších možných příčinách poševního výtoku. Pokus o stanovení MOPu opírající se o pouhou mikroskopii poševního sekretu je zcela nedostačující
Námi užívané schéma rozdělení mikrobiálních obrazů poševních (tab.1) rozlišuje šest základních stupňů, jež obráží šest základních mikrobiologicko-histologických stavů na poševní sliznici ve vztahu k zánětu: fyziologický MOP, bakteriální vaginóza (BV), bakteriální vaginitida, gonorrhoea, vaginální trichomonóza a vaginální mykóza. Jsou označeny římskými číslicemi, podskupiny malými písmeny. Toto označení platí pro estrogenizovaný terén, i když horní věková hranice jeho použití je dnes často ovlivňována hormonální substituční terapií. Pro neestrogenizovaný terén se jako fyziologický MOP vžilo označení 0, pro vaginózu, vaginitidu a mykózu používáme 0-II, 0-III a 0-VI bez podrobnějšího rozlišení do podskupin, označení pro gonorrhoeu a trichomonózu je stejné jako u estrogenizovaných. Masivní (!) nátěr poševního sekretu na podložním skle se po fixaci v plameni barví dle Grama v tzv. Huckerově modifikaci a po ukončení kultivačního vyšetření hodnotí celkově při zvětšení 60x (poměr epitelií a leukocytů, pseudomycélia kvasinek), posléze při zvětšení 1500x za použití imerze (klíčové buňky, baktérie a blastospóry kvasinek). Nález se křížkuje + - +++, ve výsledku se uvádějí pouze pozitivní elementy. Výčet všech pozorovaných elementů na výsledku je následující:
- Epitelie
- Klíčové buňky
- Leukocyty
- Lactobacillus
- Gramnegativní diplokoky
- Mobiluncus
- Leptotrichia
- Anaerobní gramnegativní tyčky
- Grampozitivní koky
- Gramnegativní tyčky
- Kvasinkovité mikroorganismy
- Grampozitivní koryneformní tyčky
Fyziologický stav poševního sekretu a složení fyziologické mikroflóry je přímo ovlivňováno obsahem glykogenu v buňkách poševní sliznice, jenž je přímo úměrný hladině estrogenu v hostitelském organismu. Některé mikroorganismy, jako např. laktobacily, kvasinky, Ureaplasma urealyticum a Trichomonas vaginalis, se označují jako přímo estrogen-dependentní flóra. Kmeny rodu Lactobacillus ( v pochvě se nachází hl. druh L.acidophilus, ale i řada dalších) kolonizují pochvu novorozence již při porodu a provází ženu i v reprodukčním věku. Tyto kmeny štěpí glykogen na kyselinu mléčnou (fyziologické pH poševního sekretu 3-4) a produkují selekční činidla peroxid vodíku a bakteriocin (inhibuje hl. grampozitivní koky). Kmeny laktobacilů, jež ztratily schopnost produkce peroxidu (např. vlivem antimikrobiální léčby), nemohou inhibovat pomnožení jiných bakterií a kvasinek. Úbytek laktobacilů jako důsledek snížení hladiny estrogenu pozorujeme např. po porodu, důsledkem je pomnožení anaerobů, enterobakteriaceí , enterokoků, streptokoků aj. Vliv na fyziologickou mikroflóru poševní má dále imunosuprese, léčba antibiotiky, lékařské zákroky, nádory a jejich terapie, antikoncepce a sexuální chování. Je nutno si uvědomit, že i za fyziologického stavu se v pochvě nacházejí kromě laktobacilů v počtu > 10 4/ml sekretu i koagulázo-negativní stafylokoky, korynebaktéria a anaeroby (bifidobaktéria, propionibaktéria a bakteroidy), v počtu < 10 4/ml sekretu gramnegativní tyčky čeledi Enterobacteriaceae, Streptococcus agalactiae, enterokoky, Gardnerella vaginalis, další anaeroby, kvasinky, mykoplasmata a saprofytická mykobaktéria. Za příhodných podmínek může být tento systém endogenním rezervoárem pro vznik bakteriální vaginózy, vaginitidy či mykózy.
Fyziologický MOP I pro estrogenizovaný terénje charakteristický přebytkem epitelií nad leukocyty a výskytem laktobacilů. Vyskytuje se rovněž u novorozenců (fluor neonatalis purus).Jestliže se mezi laktobacily ojediněle objevují grampozitivní koky, tyčky či gramnegativní tyčky, označujeme tento MOP jako I – II. Fyziologický MOP O pro neestrogenizovaný terén obsahuje pouze parabazální epitelie či holá jádra bez laktobacilů.
Bakteriální vaginóza (skupina II) je definována jako výměna laktobacilů v pochvě za charakteristické skupiny bakterií, což je doprovázeno změnou vlastností poševního sekretu. Hormonální změny vedou k ústupu estrogen-dependentních laktobacilů, proliferace endogenní mikroflóry bakteriální vaginózy, což je propojený ekosystém, jehož tvoří hlavně Gardnerella vaginalis, řada anaerobních koků, tyček (Bacteroides, Prevotella,Porphyromonas) včetně zakřivených tyček rodu Mobiluncus, mikroaerofilních streptokoků, stafylokoků, korynebakterií, enterokoků, gramnegativních fermentujících a nefermentujících tyček a urogenitálních mykoplasmat, má za následek tyto změny poševního sekretu:
- Gardnerely adherují na povrch epitelií (tvoří extracelulární polysacharid), což tyto buňky poškozuje odnímáním produktů a drážděním – vnějškově tyto epitelie pozorujeme jako tzv. klíčové buňky, zcela pokryté masou drobných gramnegativních tyčinek, tato masa zakrývá okraje buněk. Adherence gardnerel je nepřímo úměrná výši pH poševního sekretu. pH >4,5 již není fyziologické. Gardnerely rovněž mění svými produkty redoxpotenciál prostředí, což umožňuje pomnožení anaerobů a mykoplasmat Produkty metabolismu gardnerel slouží těmto bakteriím i jako výživa.
- Anaeroby a mykoplasmata produkují tzv. prchavé abnormální aminy (kadaverin, putrescin), zvyšující pH sekretu a způsobující jeho typický zápach, jenž můžeme zvýraznit přikápnutím 10% KOH – tzv. aminový či KOH test.
- Zároveň tyto bakterie produkují kyselinu jantarovou, která vede k inhibici migrace polymorfonukleárů. V praxi proto pozorujeme řidší nehnisavý homogenní výtok s převahou epitelií nad leukocyty.
Pro stanovení diagnózy bakteriální vaginózy stačí 3 z těchto 4 příznaků.
Z této symbiózy je patrné, že mikroflóra bakteriální vaginózy se účastní na těchto změnách jako celek a neexistuje jedno mikrobiální etiologické agens. Dokazují to např. infekce vaginálním sekretem u dobrovolnic, jenž vyvolává kolpitidu u všech, zatím co infekce čistou kulturou gardnerel u zdravých netěhotných žen byla asymptomatická. Rovněž terapie antibiotik zaměřená na klíčové účastníky tohoto řetězce je úspěšná v léčbě bakteriální vaginózy, i když nepokrývá všechny články. Kauzální léčba však spočívá v odstranění podmínek pro pomnožení tohoto ekosystému, které jsou tvořeny ústupem estrogen-dependentních laktobacilů a změnou oxidoredukčního potenciálu poševního sekretu (pokles hladiny estrogenu z různých příčin, intrauterinní tělísko apod.). Význam diagnostiky a terapie BV spočívá v možných endogenních komplikacích invazivních gynekologických zásahů a operací, průniku infekce do etravaginálních oblastí a vlivu na graviditu a předčasný porod. Je dobře známo, že fosfolipázy gardnerel a i jiných bakterií BV mohou vyvolat tvorbu prostaglandinů z prekurzorů arašidové kyseliny a tak imitovat spouštěcí mechanismy porodu. Diagnostika BV slouží mj. jako indikátor výše uvedených rizik
S bakterií Gardnerella vaginalisbyly taxonomické potíže již od počátku 50.let, kdy byly tyto drobné mikroaerofilní tyčky poprvé popsány. Jejich buněčná stěna vykazuje vlastnosti grampozitivní i gramnegativní, proto byla tato bakterie řazena mezi hemofily i korynebakteria. Teprve genetické hybridizační studie její DNA počátkem 80.let ji zařadily do nového rodu (6). U nás byly tyto kmeny izolovány jako gardnerely poprvé v polovině 80.let (7). Kmeny gardnerel můžeme zařadit do osmi biotypů (produkce lipázy, využívání oleátu jako substrátu, ß-galaktosidázy a hydrolýzy hippurátu). Poslední studie poukazují na vztahy k bifidobakteriím. Je příslušníkem endogenní vaginální flóry až 70% žen v reprodukčním věku bez potíží. Přes 90% partnerů žen s BV mají gardnerelou kolonizovanou uretru. Nachází se rovněž v rektu heterosexuálních mužů, dětí a žen s BV či bez. Přenos gardnerel či vůbec mikroflóry BV není vyjasněn. Některé studie poukazují na kolonizaci vaginy mikroorganismy rekta, jak je tomu u infekcí močového traktu. Jiné poukazují na sexuální přenos, neboť počet sexuálních partnerů žen ovlivňuje výskyt BV. Testování citlivosti k antibiotikům u gardnerel není obecně doporučováno. Lékem volby je metronidazol.
Srpkovitě zakřivené anaerobní gramlabilní tyčky v poševním sekretu pozorovali již autoři koncem minulého století. První izolace provedl Curtis v roce 1913. U nás tyto anaerobní „vibria“ izolovali v roce 1947 Patočka a Šebek. V tomto roce je Prévot nazval Vibrio mulieris. Taxonomické studie byly rozvíjeny v 80.letech v souvislosti s poznáním jejich úlohy v mikroflóře BV.Byla snaha je zařadit mezi kampylobaktery, avšak v roce 1984 byly popsány jako nový rod Mobiluncus s dvěma druhy: M.mulieris a M.curtisii (8). Geneticky jsou blízké rodu Actinomyces.
MOP II bakteriální vaginózy se dělí dle nepřítomnosti či přítomnosti mobilunků na IIa a IIb. Poševní sekrety tohoto typu není nutno kultivovat anaerobně (v ekosystému jsou anaeroby vždy přítomny a kultivace je nákladná a zdržuje výsledek), stačí průkaz gardnerel či mobilunků, vždy ale vylučujeme chronickou specifickou infekci (kapavka, trichomonóza a mykóza).
MOP III, zánětlivá bakteriální vaginitída, je obecně charakterizován přebytkem leukocytů a nepřítomností laktobacilů. Dělí se do čtyřech podskupin.U neestrogenizovaného terénu je označována jako 0 – III.
Etiologie těchto MOPů se zdá jednodušší:
- IIIa aerobní infekce mimo ß-hemolytické streptokoky
- IIIb ß-hemolytické streptokoky
- IIIc anaerobní tyčky mimo leptotrichie
- IIId Leptotrichia buccalis.
Nezbytnost kultivace včetně anaerobní je u této skupiny očividná , neboť k spolehlivému určení bakterie a stanovení citlivosti k antibakteriálním preparátům nestačí mikroskopie, nýbrž čistá kultura testovaného kmene (obvykle se nachází ve směsi s ostatními). Opět (tak jako u všech skupin) nutno vyloučit specifickou infekci.
U IIIa nacházíme obvykle řadu oportunně patogenních aerobních a fakultativně anaerobních bakterií, interpretace těchto nálezů je obtížná, nutno komplexní náhled klinika, často dochází ke korelaci s infektem močových cest. Izolujeme gramnegativní tyčky čeledi Enterobacteriaceae (nejčastěji kmeny E.coli, Klebsiella sp., Enterobacter sp., Proteus sp., Morganella morganii a řadu dalších včetně salmonel a shigel), pseudomonády, acinetobaktery, moraxely a řadu dalších nefermentujících tyček (burkholderie, stenotrofomonády aj.), z grampozitivních koků hl. enterokoky, S.aureus. Velmi častý je současný výskyt E.coli s enterokoky, je nasnadě podobnost těchto nálezů s osídlením rekta.
Pro IIIb je charakteristický kultivační průkaz ß-hemolytických streptokoků, a to buď v čisté kultuře nebo ve směsi s aerobními či mikroaerofilními bakteriemi. Streptokoky se dělí na 20 skupin podle uhlohydrátových antigenů přítomných v jejich buněčné stěně. Nejčastěji je izolován Streptococcus agalactiae, Streptococcus pyogenes, v menší míře jsou izolovány ß-hemolytické streptokoky skupiny G, C a F. Streptokoky ze skupiny B (Streptococcus agalactiae neboli GBS) jsou hlavní příčinou prudkých infekcí u novorozenců včetně sepse, pneumonie a meningitidy, aktuální informace (2005) na http://www.zu.cz/home/sluzba/vysetreni-GBS-aneb-screening-Streptococcus-agalactiae-v-tehotenstvi .
U IIIc izolujeme anaerobní tyčky čeledi Bacteroidaceae s výjimkou leptotrichií: hl. skupinu Bacteroides fragilis, ale i jiné bakteroidy, rody Porphyromonas, Prevotella (P.melaninogenica) a Fusobacterium (F.nucleatum, F.necrophorum,F.varium, F.mortiferum). U těchto kmenů je nezbytná dobrá diagnostika a stanovení citlivosti k antibiotikům. Většina těchto bakterií se nachází běžně v trávicím traktu.
Pro IIId je charakteristická mikroskopie a kultivační průkaz protáhlé anaerobní gramnegativní tyčky Leptotrichia buccalis. Kromě pochvy se nachází rovněž v dutině ústní a v trávicím traktu.
Neestrogenizovaný terén dětských pacientů je často infikován bakteriemi, jež osídlují sliznici horních dýchacích cest. Nacházíme často záněty způsobené čistou kulturou Streptococcus pyogenes ( objevují se i virulentní mukózní kmeny), Streptococcus agalactiae, Haemophilus influenzae, mohou se vyskytovat i pneumokoky. Častý je i nález E.coli a enterokoků, pocházejících z močových cest či rekta. Tyto zánětlivé MOPy neestrogenizovaných pacientek bez laktobacilů označujeme jako 0 – III a dále nedělíme. Tzv. přechodné MOPy vyjadřují jistou diagnostickou bezradnost, zahrnují neúspěch při kultivačním či mikroskopickém záchytu etiologického agens či objektivně zachycují dynamiku vývoje infekce pochvy.
MOP I – III vykazuje přebytek leukocytů za přítomnosti laktobacilů, často je izolován např. Streptococcusagalactiae (pozor na graviditu a možnost infekce novorozence). MOP II – III vykazuje nadbytek leukocytů za přítomnosti klíčových buněk a absence laktobacilů. Nutno vyšetřit cervix na přítomnost gonokoků a chlamýdií, neopomenout odběr na T.vaginalis.

MOP I, laktobacily, zvětš.1500x

MOP I - II, epitele, laktobacily, ojediněle grampozitivní koky (S.agalactiae), zvětšeno 1500x
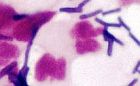
MOP I - III, převaha leukocytů, laktobacily, izolován S.agalactiae, zvětšeno 1500x
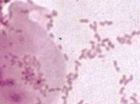
MOP IIa, převaha epitelií, klíčové buňky, smíšená mikroflóra bakteriální vaginózy bez mobilunků, zvětšeno 1500x
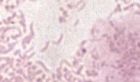
MOP IIb, převaha epitelií, klíčové buňky, smíšená mikroflóra bakteriální vaginózy + zakřivené tyčky rodu Mobiluncus, zvětšeno 1500x

MOP IIb, detail na klíčové buňky (CC), zvětšeno digitálně 3000x
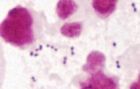
MOP IIIb, převaha leukocytů, grampozitivní koky (S.agalactiae) bez laktobacilů, zvětšeno 1500x
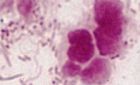
smíšený anaerobní MOP IIIc,d, převaha leukocytů, směs aerobních a anerobních bakterií včetně gramnegativních anaerobních spirálních tyček a vláknitých leptotrichií bez laktobacilů, zvětšeno 1500x
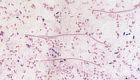
MOP IIId, detail na anaerobní gramnegativní vláknité tyčky rodu Leptotrichia (L), zvětšeno digitálně 3000x
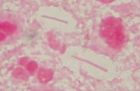
MOP 0-III, kultivačně E.coli v M-fázi, zvětš.1500x
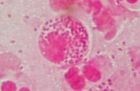
MOP IV, gonokoky v leukocytech i mimo ně, kultivačně N.gonorrhoeae, zvětš.1500x
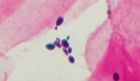
MOP VIa, blastospory, kultivačně C.albicans, zvětš.1500x
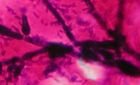
MOP VIa, pseudohyfy, kultivačně C.albicans, zvětš.1500x
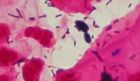
MOP VIb, blastospory, kultivačně C.albicans, zvětš.1500x
MOP IV (gonorrhoea) diagnostikujeme pouze v případě pozitivní kultivace . Výskyt gonokoků v poševním sekretu však může být i u pozitivní kapavky negativní, vždy nutno kultivačně či genovou sondou nebo PCR při tomto podezření vyšetřit endocervix. Chronické GO může vykazovat i MOP I. Záchytnost gonokoků z nespecifických diagnóz není zanedbatelná. V mikroskopii poševního sekretu mohou gonokoky imitovat řada druhů saprofytických neissérií, branhamelly, acinetobakteři, moraxely, anaerobní gramnegativní koky a špatně obarvené grampozitivní koky. Určitým vodítkem může být intracelulární lokalizace těchto gramnegativních diplokoků.
Diagnostika MOPu V (vaginální trichomonózy) vyžaduje samostatný odběr do zvláštní transportní a kultivační soupravy. Prvok po pomnožení se pak diagnostikuje mikroskopicky v nativním preparátu při zvětšení 60x. Nelze jej prokázat při barvení Gramem u běžného MOPu a při klasické bakteriální kultivaci. Pokud nemyslíme při odběru na trichomonózu, docházíme při stanovení MOPu k falešným výsledkům.
Vaginální mykóza – MOP VI se prokazuje mikroskopickým nálezem blastospór či pseudohyf kvasinkovitých mikroorganismů a jejich kultivačním průkazem. Tato estrogen-dependentní flóra je často doprovázena laktobacily nebo směsí koků a tyček, často ß-hemolytickými streptokoky. Podle poměru epitelií a leukocytů dělíme tento obraz na VIa (suchá nehnisavá mykóza) a VIb (hnisavá mykóza). Častý masivní nález laktobacilů je typický hlavně pro MOP VIa.
Na našem pracovišti v roce 1998 byla v těchto případech v 85% izolována Candida albicans, v 9% Torulopsis glabrata, ve 2% C.krusei, C.parapsilosis a Saccharomyces cerevisiae. Kmeny C.krusei, S.cerevisiae a částečně i T.glabrata byly rezistentní k flukonazolu. Důležitou podmínkou patogenity kmene Candida albicans je jeho schopnost adherovat epiteliální buňky. Tato vlastnost se u tohoto druhu kandid vyskytuje častěji než u jiných kvasinek. Přitom kmen ve filamentózní formě vytvářející psedohyfy je více odolný k fagocytóze a více adheruje.
Závěrem:
- Vyšetření MOPu vyžaduje mikroskopii poševního sekretu dle Grama doprovázenou bakteriální a mykologickou kultivací.
- V případech hnisavých výtoků požadujeme anaerobní kultivaci, v případě bakteriání vaginózy není anaerobní kultivace nutná.
- Zároveň musíme odebrat vyšetření na Trichomonas vaginalis.
- V indikovaných případech odebíráme endocervix na kultivaci gonokoků a na genové sondy či PCR pro gonokoky a chlamýdie (lze jedním odběrem). K vyloučení GO nestačí kultivace poševního sekretu.
- Samotná kultivace poševního sekretu bez stanovení MOPu je rovněž nedostatečná.
- Veškeré kultivace kromě genových sond je nutno tentýž den dopravit do laboratoře ke zpracování.
Literatura:
- Jírovec O. a kol.: Mikrobní obrazy poševní (3.doplněné a zlepšené vydání), SZN, Praha 1962
- Spiegel C.A., Amsel R., Holmes K.K.: Diagnosis od bacterial vaginosis by direct Gram stain of vaginal fluid, J.Clin.Microbiol. 18:170-177, 1983
- Unzeitig V. a kol.: K otázce epidemiologie a diagnostiky poševního prostředí I.Vyšetření poševního fluóru nativní mikroskopií a hodnocením mikrobních obrazů poševních (MOP), Čs.gynekologie, 56:1-10, 1991
- Unzeitig V.a kol.: K otázce epidemiologie a diagnostiky poševního prostředí III.Diagnostika a epidemiologie bakteriální vaginózy, Čs.gynekologie, 56:247-252, 1991
- Nugent R.P. a kol.,: Reliability of diagnosing bacterial vaginosis is improved by a standardized method of Gram stain interpretation, J.Clin.Microbiol., 29:297-301, 1991
- Piot P. a kol.: Identification of Gardnerella vaginalis (Haemophilus). J.Clin.Microbiol. 15:19-24, 1982
- Wolfová J., Lochman O.: První zkušenosti s diagnostikou Gardnerella vaginalis, ČEMI 33:16-20, 1984
- Spiegel C.A a kol.: Mobiluncus gen.nov., M. curtisii subsp.curtisii subsp.nov., M. curtisii subsp. holmesii subsp.nov. and M. mulieris sp.nov., curved rods from the human vagina, Int.J.Syst.Bacteriol.,34:177-184, 1984
| MOP | Epitelie | Leukocyty | Mikroorganismy z mikroskopie (Gramovo barvení) |
Poznámka (název, kultivace) |
|---|---|---|---|---|
| I | ++ - +++ | 0 - + | Laktobacily + - +++ | Fyziologický stav, neonatální období (do 3.-8.týdne, fluor neonatalis purus), puberta až klimaktérium. |
| 0 | + - ++ | 0 - + | - | Fyziologický stav, klidové období dětských rodidel (do 7.-9.let), neestrogenizovaný terén, epitelie parabazální či holá jádra. |
| I – II | ++ - +++ | + | Laktobacily, ojediněle +K, -T. | Přechodný MOP s převahou epitelií nad leukocyty, kultivačně mohou být i –T, b -hemolytické streptokoky (nosiči) aj. |
| I – III | + - ++ | ++ - +++ | Laktobacily , aerobní i anaerobní bakterie 0 - +++ | Přechodný MOP s převahou leukocytů na epiteliemi, výskyt laktobacilů, mohou být +K, -T i anaeroby. |
| IIa | ++ - +++, klíčové buňky 0 - ++ | + - ++ | Mikroflóra bakt.vaginózy (směs drobných –T a +K), ojediněle laktobacily, není Mobiluncus. | Bakteriální vaginóza, převaha epitelií ,není Mobiluncus , gardnerely, streptokoky, stafylokoky, korynebakteria, -T, anaeroby, oj. laktobacily. |
| IIb | ++ - +++, klíčové buňky + - ++ | + - ++ | Mobiluncus , ostatní jako II a. | Bakteriální vaginóza, přítomen Mobiluncus , ostatní jako II a. |
| 0 – II | + - ++ | 0 - ++ | -T, +K, korynebakteria, nejsou laktobacily. | Bakteriální vaginóza -neestrogenizovaný terén, gardnerely, virid.streptokoky a enterokoky, -T, stafylokoky, anaeroby včetně Mobiluncus. |
| II – III | ++ - +++, klíčové buňky + - ++ | +++ | Jako II, nejsou laktobacily. | Přechodný MOP mezi II a III s převahou leukocytů za přítomnosti klíčových buněk. |
| IIIa | + - ++ | ++ - +++ | - T, +K, korynebakteria, chybí fusiformní tyčky a leptotrichia, nejsou laktobacily a klíčové buňky. | Bakteriální vaginitída s převahou leukocytů, -T, enterokoky, virid.streptokoky, stafylokoky včetně S.aureus, gardnerely, nejsou b -hemolytické streptokoky a anaerobní tyčky. |
| IIIb | + - ++ | ++ - +++ | + K, méně smíšená flóra, chybí fusiformní tyčky a leptotrichia, nejsou laktobacily a klíčové buňky. | Bakteriální vaginitída s převahou leukocytů, ß-hemolytické streptokoky (hl.S.agalactiae a S.pyogenes, ale i jiné skupiny)v čisté kultuře či ve směsi se smíšenou flórou, nejsou anaerobní tyčky. |
| IIIc | + - ++ | ++ - +++ | Anaerobní tyčky s vyjímkou leptotrichií, smíšená flóra, nejsou laktobacily a klíčové buňky. | Bakteriální vaginitída s převahou leukocytů, anaerobní tyčky (hl. bakteriody, fusobakteria a prevotelly), smíšená bakteriální flóra aerobní i anaerobní, nejsou anaerobní tyčky r. Leptotrichia. |
| IIId | + - ++ | ++ - +++ | Leptotrichia , smíšená flóra, nejsou laktobacily a klíčové buňky. | Bakteriální vaginitída s převahou leukocytů, anaerobní tyčky r. Leptotrichia , smíšená bakteriální flóra aerobní i anaerobní. |
| 0 – III | + - ++ | ++ - +++ | + K, - T v čisté kultuře či směs, nejsou laktobacily. | Bakteriální vaginitída s převahou leukocytů - neestrogenizovaný terén, ß-hemolytické streptokoky (hl.S.agalactiae a S.pyogenes), -T, hemofily, pneumokoky, viridující streptokoky, stafylokoky, anaeroby, v čisté kultuře či ve směsi. |
| IV | + - ++ | ++ - +++ | G - diplokoky (intracelulárně i mimo), smíšená flóra, ojediněle i laktobacily (u chroniků). | Gonorrhoea, N. gonorrhoeae obvykle ve směsi bakterií, ojediněle i laktobacily a kvasinky. |
| V | + - ++ | ++ - +++ | Směs bakterií. | Vaginální trichomonóza, T.vaginalis , směs bakterií, někdy kvasinky, často ß-hemolytické streptokoky (S.agalactiae). |
| IV a V | + - ++ | ++ - +++ | G - diplokoky , směs bakterií. | N. gonorrhoeae a T.vaginalis směsná infekce , směs bakterií, mohou být i kvasinky. |
| VIa | ++ - +++ | + - ++ | Kvasinky (blastospory i pseudomycélia), často laktobacily, méně směs bakterií. | Nehnisavá mykóza, kvasinkovité mikroorganismy , laktobacily, méně směs bakterií. |
| VIb | + - ++ | ++ - +++ | Kvasinky (blastospory i pseudomycélia), často směs bakterií, méně laktobacilů. | Hnisavá mykóza, kvasinkovité mikroorganismy, směs bakterií (často ß-hemolytické streptokoky). |
| 0 – VI | + - +++ | + - +++ | Kvasinky (blastospory i pseudomycélia), směs bakterií, nejsou laktobacily. | Mykóza – neestrogenizovaný terén, kvasinkovité mikroorganismy v čisté kultuře či bakteriální směsi. |
Poznámka: -T = gramnegativní tyčky, +K = grampozitivní koky, G-diplokoky = gramnegativní diplokoky. U MOPu III lze jednotlivé skupiny (kromě IIIa) slučovat – např.IIIbc apod. Chronické GO může vypadat jako MOP I. MOP IV diagnostikujeme pouze u pozitivní kultivace, u pozitivní intraleukocytární mikroskopie susp.IV, kultivovat cervix a GO sondu.
Aktuality
Co jsou to hantaviry a jaké riziko pro nás reálně představují
Dny zdraví ve firmách a obcích
Chcete zdravější a spokojenější tým? Uspořádejte s námi DEN ZDRAVÍ přímo u vás ve firmě!
Akce rozbor vody ze studny 2026
Akční nabídka na rozbory vybraných zdravotně závažných ukazatelů
Den zdraví v Ostravě a Havířově
Využijte akce pro své zdraví
Tisková zpráva KHS Olomouckého kraje - Rok od havárie vlaku s benzenem u Hustopečí nad Bečvou
Hygienici jsou i nadále v terénu a dohlížejí na ochranu zdraví ...
Zobrazit všechny aktuality





